Пациентка, молодая женщина, обратилась на прием с жалобами на сильный зуд кожи левого плеча, «мокнущее покраснение» и обилие корок. Больной себя считает чуть более недели, когда после микротравмы ногтем (помнит это хорошо), на коже появилось небольшое пятнышко, которое затем начало стремительно разрастаться. Сама не лечилась.

При осмотре, процесс носит ограниченный характер и представлен ярко-воспалительной эритемой кожи верхней трети левого плеча, с четкими, но неровными границами, на фоне которой наблюдается обилие серозных корок и очагов мелкопластинчатого шелушения, просматриваются мелкие эрозии с блестящей мокнущей поверхностью (серозные колодцы), отделяющие серозный экссудат в виде капель. Что характерно, за пределы первичного элемента, коим является эритема, вторичные элементы сыпи (корки и чешуйки) не распространяются.
Логика постановки диагноза может быть такова.
Диагноз предварительный:
Экзема верхней трети левого плеча.
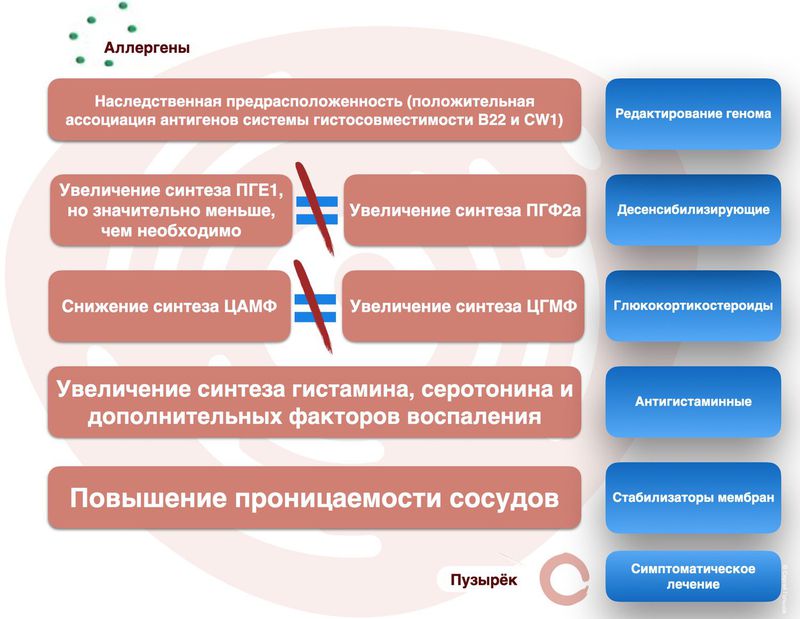
Однако, его следует уточнить до этиологического фактора, поскольку лечение экземы предполагает обязательное его выявление. Тут надо поразмышлять. Дело в том, что ассиметричность сыпи сразу исключает истинную экзему, остаётся микробная. Учитывая отсутствие явных гнойничковых элементов, характерных для пиококкового поражения (пустулы, импетиго, инфильтрация, язвенный процесс и подобное), а напротив (шелушение, неровность границ очага), можно предположить грибковую этиологию.
Грибы, которые относятся к повсеместно распространенной в мире инфекции и являются крупнейшим Царством на планете. Они вызывают заболевания у кошек (особенно у котят), собак, кроликов, морских свинок, хомяков, в более редких случаях – у обезьян, тигров, львов, диких и домашних свиней, лошадей, овец, серебристо-черных лисиц, кроликов, крыс, мышей, хомяков, морских свинок и других мелких грызунов, а также домашних птиц. Заражение происходит в основном при контакте с больными животными или через предметы, инфицированные их шерстью (также от любого человека, который мог контактировать с вышеперечисленными мною животными). Зоопарк, цирк и прочие подобные места. Не исключены бани, сауны, скамейки, горшки и унитазы, контакт с инфицированной поверхностью или шерстью это основной путь заражения.
Стало быть, предварительный диагноз возможно уточнить до клинического:
Микробная экзема верхней трети левого плеча. Микоз гладкой кожи?
Разумеется, этиологический фактор необходимо подтвердить/исключить и микроскопия соскоба с очага + посев на флору нам в помощь.
Уже одного первого исследования хватило, чтобы обнаружить мицелий грибковой флоры под микроскопом. А обнаружение спор и мицелия грибов в патологическом материале является достоверным признаком наличия у пациента микоза.
И, наш диагноз уточнился до клинического с подтверждением:
Микотическая экзема верхней трети левого плеча.
Однако, ещё двадцать лет назад, для подбора адекватной терапии было важным определить вид гриба, вызвавшего заболевание и по результатам посева, спустя две недели, назначался тот или иной препарат. Но, сейчас этим можно пренебречь по причине высокой эффективности и универсальности действия системных антимикотиков.
При этом, пренебрегать посевом флоры, считаю недопустимо. Поскольку начатое лечение может оказаться недостаточно эффективным, что станет ясным через неделю-две, и результаты посева флоры окажутся нам полезными для уточнения диагноза. Откатиться назад во времени будет невозможно!
Дополнительно исследованиями остаются:
1. Общий анализ крови
2. Общий анализ мочи
В других анализах смысла нет, поскольку пациентка не предъявляет каких-либо иных жалоб. А как известно, если не беспокоит, то и не ищи!
Ранее, мы обсуждали, что есть разновидность экземы – микробная, при которой патогенетический механизм развития не отличается от такового при истинной, но является следствием сенсибилизации кожи микрофлорой, в данном случае – грибковой. Поэтому пациентка получила амбулаторное лечение в рамках описанной выше логики подхода, где главным компонентом стал – этиологический. А именно:
- Марганцевая ванна 5-7 минут 2 раза в неделю, на протяжении 21 дня, после которой кожа вытиралась бумажными полотенцами и производилась смена нательного и постельного белья (после стирки и проглаживания утюгом). Другие купания на весь период лечения (21 день) запрещены!
- Все предметы, которые контактировали с кожей обработаны раствором Хлоргексидина 0,05-1%;
- Йод, обработка очага 1 раз в день, с захватом непораженной кожи вокруг очага на 1 см, 21 день. Аккуратно, прижимать ватку не надо, достаточно слегка окрашивать область промакивающими отпечатками ватного тампона.
- Тербинафин-крем на очаг, с захватом непораженной области на 1 см вокруг, 2 раза в сутки (утром и вечером) в течение 14 дней, не пропуская ни одного дня!
- Итраконазол, 200 мг перорально 2 раза в сутки после еды в течение 14 дней. Применение этого препарата исключает необходимость анализа идентификации грибковой флоры, поскольку воздействует на все виды грибов.
Лечение любой формы экземы обязательно начинается с ограничения контакта с потенциальными аллергенами любого происхождения и сильнодействующих веществ. В течение всего периода лечения исключить прием алкоголя, цитрусовых, рыбы, яичного белка и продуктов, содержащих сахар (шоколад, конфеты, мороженое, пирожное, фрукты, соки), а также сало, майонез, острые соусы, жареную пищу.
Кроме того, необходим внимательный осмотр всех членов семьи на наличие подобных высыпаний и/или выпадения волос. Если в доме, где проживает пациент, есть кошка или собачка, то их необходимо свозить в ветеринарную клинику на осмотр в лучах лампы Вуда (там знают, что это такое).
Да, кстати, после начала лечения, пациентка станет не заразным для окружающих. Однако, до окончания лечения не рекомендуется близко контактировать с другими людьми и уж точно с детьми!
Обратите внимание, что при всей логике патогенеза экземы, в назначении мы не видим десенсибилизирующих и антигистаминных препаратов, а также сорбентов и ферментов. Этот, кажущийся дефицит терапии, с лихвой компенсирован достаточностью антимикотического (этиологического) лечения, устраняющего первопричину заболевания.
Пациентка была осмотрена через 14 дней, где ей констатировано полное клиническое выздоровление. К этому моменту стал готов анализ посева на грибы, который мы сделали на этапе уточнения диагноза. Им оказался Трихофитон красный, более известный как трихофитон рубрум (лат. Trichophyton rubrum).
А значит заключительный диагноз звучит так:
Рубромикоз гладкой кожи, осложненный экземой верхней трети левого плеча.
Вот такие диагностические пертрубации, коллеги. С царями-то... :)
Данная публикация и вся представленная информация носят исключительно образовательный характер для врачей и не являются рекомендациями для самолечения! Применение любых препаратов возможно только после рекомендаций лечащего врача, установления диагноза, оформления медицинской документации и при отсутствии индивидуальной непереносимости и противопоказаний, прочитав инструкции.